INTRODUCTION
Analyse d’une étude publiée par Romain Tourillon et al. (1) en octobre 2025 dans la revue Frontiers in Sports and Active Living.
Selon les auteurs, le test de fente en charge TFC (ou Weight-Bearing Lunge Test WBLT en anglais) est l’outil le plus pertinent sur le plan clinique pour évaluer l’amplitude de flexion dorsale de cheville chez les patients. Cependant, sa principale limite réside dans le fait qu’il n’évalue pas l’ensemble des déficits susceptibles de conduire à une diminution de l’amplitude en flexion dorsale de cheville et ne permet donc pas d’orienter un traitement ciblé sur l’origine précise du déficit.
Afin de dépasser cette approche globale, l’objectif de l’étude est de proposer un système de décision clinique en trois étapes permettant d’affiner le diagnostic et de guider vers une prise en charge spécifique en fonction du déficit observé.
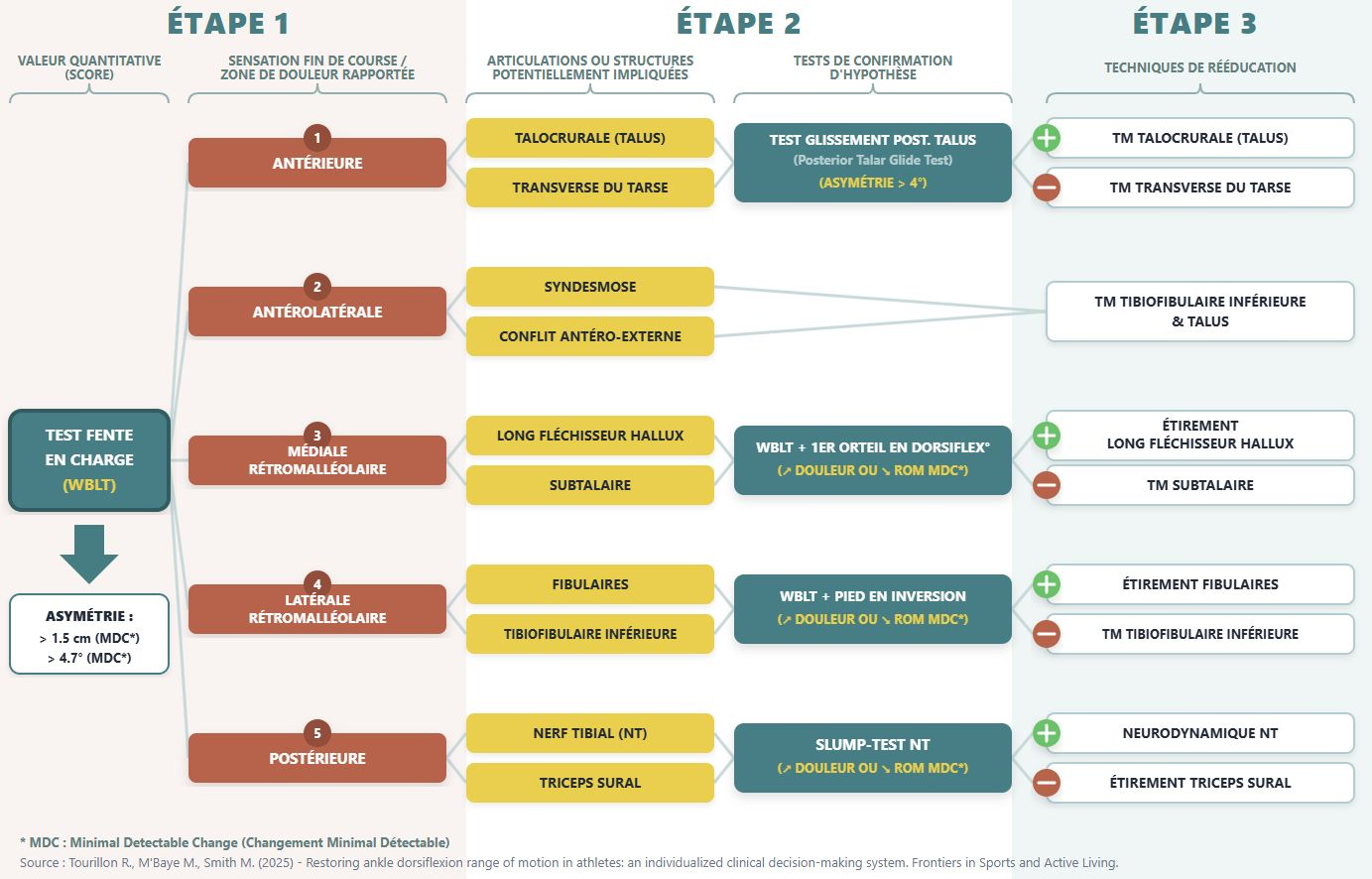
ETAPE 1 : évaluation quantitative et qualitative de l’amplitude de flexion dorsale de cheville
Les auteurs proposent l’utilisation du TFC et définissent quatre règles destinées à améliorer sa fiabilité et sa validité :
- Placer le patient en position tandem, avec le pied testé en avant et le pied controlatéral en arrière, en s’assurant que le poids du corps est majoritairement supporté par la cheville testée.
- Standardiser la position du pied arrière avec le talon décollé du sol.
- Maintenir un axe de mouvement strict afin d’éviter toute rotation de hanche ou tout valgus ou varus du genou.
- Palper la face postérieure du calcanéum et interrompre le test dès l’apparition d’un décollement du talon.
L’analyse quantitative correspond à la mesure de la distance orteil-mur. Le seuil d’une différence cliniquement significative permettant de considérer une perte d’amplitude d’un côté par rapport à l’autre est fixé à 1,5 cm pour la distance orteil-mur ou 4,7° pour l’inclinaison tibiale (évaluée avec l’application inclinomètre sur téléphone le long du tibia).
L’analyse qualitative repose sur l’identification des symptômes ou sensations de blocage rapportés par le patient. Les localisations les plus fréquemment décrites sont :
- Zone antérieure : restriction de l’articulation talo-crurale ou de l’articulation tarsienne transverse.
- Zone antérolatérale : restriction de l’articulation tibio-fibulaire inférieure.
- Zone rétromalléolaire médiale : restriction du tendon du long fléchisseur de l’hallux ou de l’articulation sous-talienne.
- Zone rétromalléolaire latérale : restriction du tendon des fibulaires ou de l’articulation tibio-fibulaire.
- Zone postérieure : tension du triceps sural ou mécanosensibilité du nerf tibial.
ETAPE 2 : confirmation des structures impliquées dans la limitation d’amplitude
À cette étape, les auteurs proposent des évaluations à l’aide de tests cliniques précis pour chaque structure suspectée d’être impliquée dans la limitation d’amplitude, en fonction de la localisation des symptômes ou de la sensation de blocage ressentie par le patient.
- Zone antérieure : test du glissement postérieur du talus afin d’évaluer l’implication de l’articulation talo-crurale. Le test est considéré positif si l’amplitude augmente de plus de 4,7° (évaluée par l’angle d’inclinaison tibiale) lors du glissement postérieur. Si le test est négatif, une évaluation de l’articulation tarsienne transverse est réalisée à l’aide d’un glissement inférieur du naviculaire et du cuboïde pendant le TFC, ou par une mobilisation de cette zone en décubitus dorsal. Le test est positif si la sensation de blocage antérieur est atténuée.
- Zone antérolatérale : test de mobilisation manuelle de l’articulation tibio-fibulaire inférieure ou glissement postérieur de la fibula lors de la dorsiflexion. Le test est positif si l’amplitude augmente ou si les symptômes diminuent.
- Zone rétromalléolaire médiale : TFC modifié afin d’évaluer l’implication du tendon du long fléchisseur de l’hallux dans la limitation d’amplitude, réalisé avec le gros orteil en dorsiflexion maximale pendant le test. Le test est positif si la distance orteil-mur diminue d’au moins 1,5 cm ou si la douleur augmente. Si le test est négatif, un test par mobilisation de l’articulation sous-talienne en décubitus latéral est réalisée, considérée positive si elle augmente l’amplitude ou diminue les symptômes du patient.
- Zone rétromalléolaire latérale : test du tendon des fibulaires réalisé lors du TFC sur une planche inclinée à 25°. Le test est positif si l’amplitude diminue d’au moins 1,5° par rapport au TFC classique ou augmente la douleur du patient. Si le test est négatif, l’articulation tibio-fibulaire inférieure est évaluée selon les modalités décrites précédemment.
- Zone postérieure : test de l’implication du nerf tibial à l’aide d’un slump modifié, associant une dorsiflexion passive de cheville, une éversion du calcanéum et une abduction de l’avant-pied. Le test est positif en présence d’asymétries pouvant atteindre 7,0° ou d’une augmentation de la douleur postérieure de la jambe avec différenciation structurelle suggérant une mécanosensibilité du nerf tibial. Si le test est négatif, la limitation d’amplitude est attribuée à une raideur du triceps sural.
ETAPE 3 : traitement
La dernière étape de ce système d’aide à la décision clinique consiste à sélectionner les interventions thérapeutiques appropriées en fonction des résultats de l’évaluation individuelle issue des tests de confirmation.
CONCLUSION ET IMPLICATIONS DANS LA PRATIQUE
Le TFC ou WBLT constitue une référence pour l’évaluation de l’amplitude articulaire en dorsiflexion et représente le point de départ du raisonnement clinique.
Les auteurs proposent un cadre décisionnel clinique structuré en trois étapes, applicable en pratique quotidienne : l’évaluation quantitative et qualitative de l’amplitude articulaire en dorsiflexion, l’identification de l’origine de la limitation (articulaire, musculo-tendineuse ou nerveuse) et la mise en œuvre d’interventions ciblées telles que les mobilisations articulaires, les étirements réguliers et les techniques neurodynamiques. Cette approche permet une prise en charge plus précise et potentiellement plus efficace des limitations de flexion dorsale de cheville.
BIBLIOGRAPHIE

1. Tourillon R, M’Baye M, Smith M. Restoring ankle dorsiflexion range of motion in athletes: an individualized clinical decision-making system. Front Sports Act Living. 2025;7:1677383
Article de Loic David // Image de couverture THE WBLT MAT // Arbre décisionnel traduit et mis en page par Guilhem Thomas

